心拍は、胎児の状態を知るバロメーター
妊娠初期、胎嚢が確認できた後、胎児の心拍をいつ確認できるか、気になっている人がいるかもしれません。胎児の心拍確認は、流産の可能性が低くなる一つの目安といわれています。
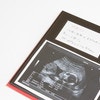
経膣超音波検査で検査すると、早ければ妊娠5週後半から心拍が確認できます。妊娠7週になると、経腹超音波検査でもほぼ全例で心拍が確認でき、画像でピコピコと心臓が動いている様子を見ることができます。心拍の確認は、胎児が元気に育っているかチェックする上で、重要な項目です。
心拍は妊娠9週で最も速くなる
心拍数を表す単位は「bpm」です。これは「beats per minute」の略で、1分間に何回心臓が拍動したかを表します。胎児の心臓は妊娠期間を通じて成長します。
このため初期・中期・後期と、発育段階によって変わりますが、胎児の心拍数はおよそ成人の倍(140bpm程度)です。 110~160bpmの間であれば正常とされています。
胎児の心拍は妊娠9週が最も速く、170~180bpmになり、その後、しだいに減っていきます。
妊娠12週になると、心音を聞けるようになる


早ければ、妊娠12週頃から超音波ドップラーを使って胎児の心音を聞くことができるようになります。心拍はエコー画像を目で見てチェックしますが、心音は耳で聞いて確認します。
妊娠14週になると、ほぼ全例で心音が確認できます。超音波ドップラーの心音確認は、超音波検査が普及する前の時代は、胎児が元気に育っていることを確認するための重要な検査でした。
分娩前に心拍数モニタリング(NST)を行うことも
分娩にそなえて胎児の状態をチェックするため、妊婦の腹部に胎児心拍数計(胎児の心拍を計測する機械)を付けてモニタリングをすることがあります。胎児の心拍数そのものの状態と、胎動や母体の子宮収縮に合わせて心拍数がどう変化したかをあわせて確認します。
この検査は、陣痛が起きていない状態で行われるため、NST(ノンストレステスト)と呼ばれ、妊娠30週以降に行われます。NSTはすべての妊婦が受けるものではなく、病院の方針や、過期妊娠やハイリスク妊娠の場合など、医師の判断によります。
- 日本産科婦人科学会「12.妊娠初期の超音波診断」(http://www.jsog.or.jp/PDF/59/5906-152.pdf,2018年1月10日最終閲覧)
- 日立アロカメディカル「自動胎児心拍数計測機能の開発」(http://www.hitachi.co.jp/products/healthcare/products-support/contents/medix/pdf/vol63/p35-39.pdf,2018年1月10日最終閲覧)
- 日本産科婦人科学会「2)胎児機能不全」(http://www.jsog.or.jp/PDF/64/6401-006.pdf,2018年1月10日最終閲覧)
- 川崎医療福祉学会誌「超音波診断を含む妊婦健診の導入と普及要因」(http://www.kawasaki-m.ac.jp/soc/mw/journal/jp/2004-j14-1/j14_suzui.pdf,2018年1月10日最終閲覧)
- 川崎医療福祉学会誌「妊婦健診時に用いられる超音波診断についての諸議論」(http://www.kawasaki-m.ac.jp/soc/mw/journal/jp/2004-j14-1/j02_suzui.pdf,2018年1月10日最終閲覧)
胎児の心拍数からわかること


胎児の心拍数は、妊娠後期まで妊婦健診時に超音波検査で確認し、妊娠後期、必要に応じてNST検査を行います。心拍数から、どのようなことがわかるのでしょう。
胎児不整脈
定期健診で胎児の心拍数をチェックすることによって、胎児不整脈がわかることがあります。
胎児機能不全には、胎児不整脈や先天性心疾患などがあります。胎児不整脈には、脈が速くなるもの(胎児頻脈性不整脈)と遅くなるもの(胎児徐脈性不整脈)がありますが、胎児頻脈性不整脈が長期に続くと、胎児の腹や胸に水がたまったり、全身がむくんで胎児水腫になったりする可能性があります。
妊娠中に何らかの先天的異常が判明した場合、母体を通じての治療や、出生後すぐに治療を開始することができます。
胎児機能不全


胎児機能不全とは、胎児の健康に問題がある、あるいは将来問題が生じる可能性があることをさし、NSTによって診断が可能です。通常、NSTは陣痛が始まったあとや、出産予定日を2週間過ぎても分娩に至っていない場合に行いますが、医師の判断によって健診時に行うこともあります。
これは、大人が歩いたり走ったりする際に心拍数が上がるのと同じように、胎児が元気に動いているかどうかをみる検査で、40分間に二回以上、一過性頻脈があるかどうかを確認します。一過性頻脈とは、胎児が起きて活動しているときにみられる心拍数の増加を指します。
NSTで一過性頻脈が確認できなかった場合、胎児の状態が良くない可能性があります。さらに詳しく調べるために、オキシトシン(子宮収縮剤)を投与して、人工的に陣痛を起こして胎児に刺激を与えながら心拍数をモニタリングする、CST(contarction stress testの略)を行うことがあります。
- 大阪母子医療センター「胎児外来」(https://www.mch.pref.osaka.jp/hospital/department/sanka/sanka03.html,2017年12月26日最終閲覧)
- 日産婦誌64巻1号「2)胎児機能不全」(http://www.jsog.or.jp/PDF/64/6401-006.pdf,2017年12月26日最終閲覧)
- 日本産婦人科医会「スタートアップ3(胎児が健全である証拠)」(https://goo.gl/NhgWHM,2017年12月26日最終閲覧)
- Japan Society of Obstetrics and Gynecology「「胎児機能不全」の用語決定への考え方」(http://www.dl.ndl.go.jp/view/download/digidepo_10721620_po_ART0009189812.pdf?contentNo=1&alternativeNo=,2018年1月9日最終閲覧)
元気に誕生を迎えられるように


胎児の心拍数は、赤ちゃんが無事に誕生を迎えるために、そのときの胎児の発育や健康状態を確認するための、大切なバロメーターです。心拍数の検査の目的や内容を知っておくと、数値の見かたが理解できたり、不安がやわらいだりするかもしれません。気がかりなことや疑問点があるときは、医師に相談しましょう。